- solen.sk - Fournier-gangréna
- wikiskripta.eu - Gangréna
- mayoclinic.org - Gangréna
Mi az üszkösödés, mik a tünetei és a kezelése?
Az üszkösödés olyan állapot, amelyben az emberi szövetek egy bizonyos része elhal. Gyakran másodlagos elváltozások, például kiszáradás vagy fertőzés megnyilvánulása.
Cikk tartalma
Mi az üszkösödés?
A gangréna másodlagos változásokkal módosított nekrózis. Leggyakrabban kiszáradás és fertőzés.
Az üszkösödésnek 3 típusa van:
- Száraz gangréna (gangraena sicca) - Leggyakrabban a végtagokon fordul elő, amikor egy ér elzáródik. Az elégtelen oxigénellátás okozza.
A konkréciók színe fokozatosan változik a lilától a feketén át a sötétbarnáig. A bőr elveszíti a vizet, rugalmasságát és pergamenpapírra hasonlít. - Nedves üszkösödés (sphacelus) - rothasztó baktériumok által módosított nekrózis. A nekrotikus szövetek nedves megjelenésűek, szagúak és szétesnek. A szín zöld, amit a hemoglobinra ható baktériumok okoznak.
Ha a baktériumok túlszaporodnak, súlyos, életveszélyes állapot - szepszis - alakulhat ki. - Gázgangréna (gangraena emphysematosa) - A gázképző baktériumok (clostridiumok) által módosított nekrózis. Sérülést követően alakul ki, amikor a clostridiumfertőzés mélyen a sebbe jut (pl. föld kerül a sebbe).
A szövetek megduzzadnak, gennyesedhetnek. Érzékelhetők gázbuborékok, amelyek érintésre kipukkadni látszanak.
Ha egy bizonyos baktériumtípus bejut a környező szövetekbe és a véráramba, bármilyen üszkösödés halálos veszélyt jelent.
Az üszkösödés kockázatai
Az üszkösödés kockázatát leggyakrabban növelő tényező az erek szűkülése - az érelmeszesedés. A fokozatos szűkülés korlátozott oxigénellátáshoz, később pedig a szövetek teljes elhalásához vezethet.
A cukorbetegség is a fontos tényezők közé tartozik. Köztudott, hogy a cukorbetegség a fent említett bakteriális fertőzések kockázatának teszi ki a betegeket.
A kockázatot növeli továbbá:
- Az erek gyulladásos betegségei
- Csökkent immunitás (kemoterápia, HIV, kábítószer-függőség).
- Égési sérülések
- Fagyás
- Dohányzás
- Elhízás
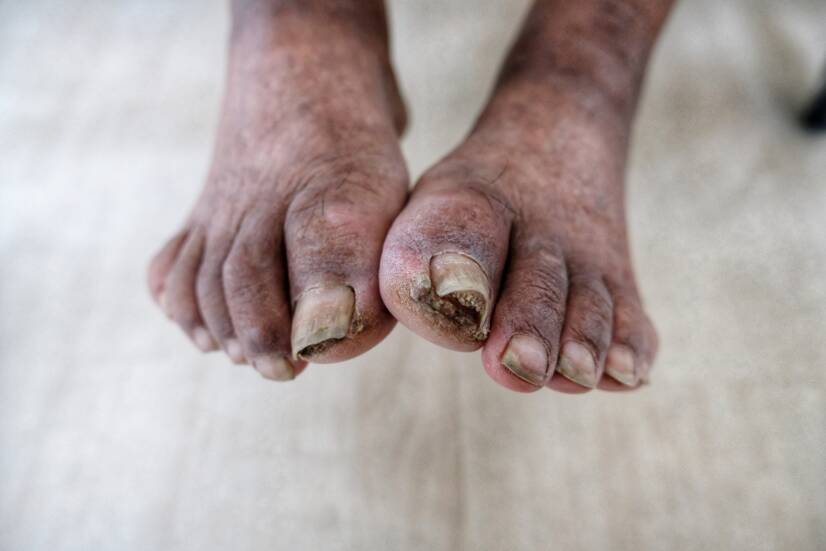
Diabetikus üszkösödés
A diabéteszes gangréna kifejezés a diabéteszes láb akrális elváltozásainak széles skáláját foglalja magában, a minimális jelektől az egész láb gangrénájáig. Ez a cukorbetegség egyik legsúlyosabb szövődménye.
Cukorbetegeknél a lábfej érintettsége 20-50-szer gyakoribb, mint egészségeseknél.
A diabéteszes gangrénát okozó tényezők
A cukorbetegség miatt kezelt betegek esetében számos tényező határozza meg a kimenetelét.
A leggyakoribbak közé tartozik néhány:
- Neuropátia - az idegrendszer (motoros, érzékszervi, zsigeri) károsodása.
- Keringési zavarok - elégtelen vérellátás és ebből következően a szövetek érellátásának hiánya
- Hiperglikémia - a vércukorszint ingadozása, ami a későbbi szövődmények korábbi kialakulását okozza.
- Korlátozott ízületi mozgékonyság - a szenzomotoros neuropátiákkal együtt csökkent izomtónust, merevséget, zsibbadást okoz, így nagyobb nyomást gyakorolva az állás vagy járás során.
Érdekes információk találhatók a következő cikkben:
Diabéteszes láb, mint a cukorbetegség szövődménye?
A diabéteszes gangréna a diabéteszes láb szindróma súlyos következménye. Gyakran az érintett végtag amputációjához vezet. Kialakulhat egy kisebb sérülésből vagy gyakran egy alábecsült hólyagból is.
Megelőzésük a rendszeres lábápolás és a diabetológus látogatása.
A diabéteszes gangréna diagnózisa és kezelése
A diagnózist az orvos a kórtörténet alapján állítja fel. A betegek gyakran elhanyagolják az enyhe megnyilvánulásokat, az úgynevezett figyelmeztető jeleket, és a betegség előrehaladott stádiumában keresik fel az ambulanciát.
- Anamnézis - Az orvos az interjú alapján szerzi be a szükséges információkat a beteg jelenlegi és korábbi állapotáról.
- Fizikális vizsgálat - Az orvos látás és tapintás segítségével állapítja meg a betegség kiterjedését és stádiumát. Tapintással megállapítja a terület érzékenységét és duzzanatát.
- Laboratóriumi vizsgálat - Vérmintát vesznek és elküldik a gyulladásos paraméterek (CRP, leukocitaszám, FW) meghatározására.
- Képalkotó vizsgálat - Meghatározza az érintettség kiterjedését, mértékét és mélységét.
- Röntgenfelvétel (röntgenvizsgálat) - A szilárd struktúrákon (csont) történő kiterjedés meghatározására szolgál.
- USG (ultrahangvizsgálat) - A véráramban lévő rendellenességek kimutatására szolgál.
- CT (komputertomográfia), MRI (mágneses rezonanciás képalkotás) - Különösen magas fokú betegségben használatos a mélyebb struktúrák érintettségének meghatározására.
- Tampon - Speciális steril kefék segítségével az érintett területről tampont vesznek, és bakteriológiai vizsgálatra küldik (az anaerob, aerob vagy gázbaktériumok jelenlétének kimutatására).
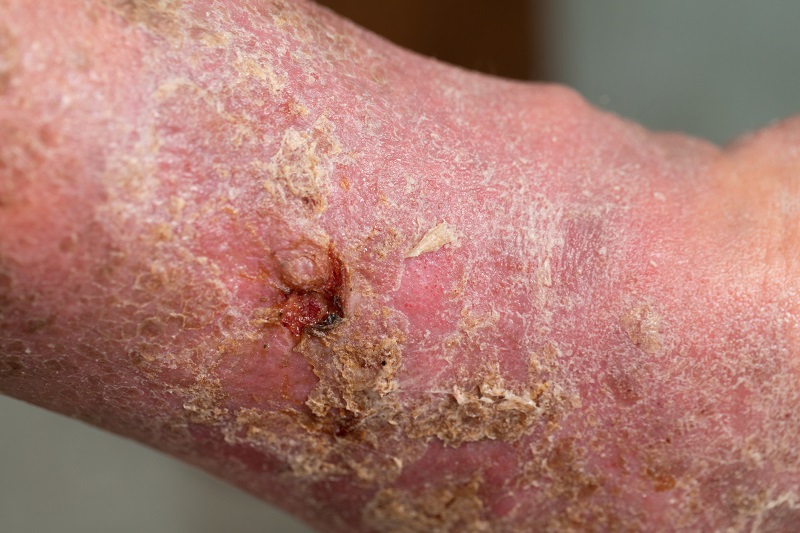
A diabéteszes gangréna kezelése
Az üszkösödés kezelése általában hosszú távú és nehéz. A gyógyulás lehetőségétől a radikális műtétig. A legfontosabb és első lépés a cukorbetegség kompenzálása.
- Orvosi kezelés - Antibiotikumok beadása a véren keresztül (vénába).
- Helyi sebészeti kezelés - A helyi leletektől függ. A sebészeti kezelést szükség esetén helyi érzéstelenítésben végzik. Kezdődő üszkösödés, diabéteszes láb vagy sípcsontfekély esetén az elhalt bőrt és a bőr alatti szöveteket eltávolítják. Egyes esetekben a csontot is eltávolítják. Antibiotikus oldatokkal történő seböblítést is végeznek.
- Teljes sebészeti kezelés - Ha a lelet előrehaladott, és a korábbi eljárások nem alkalmazhatók vagy hatástalanok, az érintett végtagot amputálni kell.
Érdekesség:
Anaerob fertőzések esetén a hiperbárikus kamrában való tartózkodás ajánlott.
A beteg egy olyan kamrában van bezárva, ahol magas oxigénkoncentrációt tartanak fenn. Ez nem kedvez az ilyen típusú baktériumok terjedésének és szaporodásának.
Fournier-gangréna
A Fournier-gangréna (FG) a külső nemi szervek, a gát és a perianális terület életveszélyes üszkösödése. Jelenleg ez a meghatározás a nők hasonló jellegű érintettségét is magában foglalja. A férfi lakosság körében azonban gyakoribb.
A betegséget először Jean Alfréd Fournier írta le 1883-ban.
Az FG egy tipikus nekrotizáló fasciitis, amelyet különböző baktériumok (staphylococcusok, streptococcusok, coliformok, pseudomonádok, bacteroides, fusobacteriumok, pseudomonádok) okoznak a bőrből, húgycsőből, hüvelyből vagy végbélből.
Az FG okai
Az FG kialakulásának fontos előfeltétele a károsodott (főként sejtes) immunitás és az érintett egyén csökkent immunitása. A nemi szervek területén fellépő helyi betegség vagy trauma kedvez a bakteriális fertőzés kialakulásának.
Az FG kialakulását befolyásoló kockázati tényezők
Az FG-t okozó kockázati tényezők táblázata
| Immunhiányos állapotok | Urológiai okok | Sebészeti okok | Bőrgyógyászati okok | Kevésbé gyakori okok |
| Diabetes mellitus | Skrotális tályog | Periproktális tályog | Főként a fejlődő országokban fordul elő | Hernioplasztika |
| Kemoterápia | Sebészeti beavatkozások | Perforált vakbélgyulladás | Vasektómia | |
| HIV | Prosztata biopszia | Diverticulitis | Újszülöttkori körülmetélés | |
| Kortikoid terápia | Húgycsőszűkület | Végbélrák | Külső sérülések (karcolások, rovarcsípések) | |
| Krónikus alkoholizmus | Vizelet extravazáció az alsó húgyutak endoszkópos műszerezése során | Végbélrepedések és sipolyok | Obliteratív endarteritis pudenda externa és interna |
A Fournier-gangréna diagnózisa és kezelése
Az FG diagnózisát általában a klinikai kép és a kórelőzmény alapján állítják fel. A fő tünetek leggyakrabban az érintettség helyén jelentkező fájdalom, duzzanat és a későbbi stádiumokban láz.
- Anamnézis - az FG lehetséges kockázati tényezőinek felmérése
- Fizikális vizsgálat - az érintett területek tapintása, tapintása
- Laboratóriumi vizsgálat - mikrobiológiai diagnózis vérből (CRP, FW, leukociták) + vizelettenyésztés.
- kenetvétel - steril ecsettel az érintett területről.
- Biopszia - biológiai anyag kíméletes gyűjtése alaposabb elemzés céljából
- Képalkotó vizsgálat - a betegség kiterjedésének és súlyosságának tisztázása érdekében.
- USG
- CT
- MRI
Érdekes:
Az FG gyors terjedésre képes. 2-3 cm-t feltételeznek óránként.
A Fournier-gangréna kezelése
Már FG gyanúja esetén is szükséges a beteg kórházi kezelése. A késleltetett beavatkozások fokozott halálozáshoz vezetnek.
Az FG leggyakoribb kezelése a következő:
- Orvosi - Széles spektrumú antibiotikumok beadása vér útján (vénába).
- Sebészeti beavatkozás - Az összes gangrénás szövet és a potenciálisan veszélyeztetett szövet radikális eltávolítása. A sebet nyitva kell hagyni a jobb gyógyulás érdekében.
- A húgyutak elvezetése, epicisztektómia.
- Kolosztómiás tehermentesítés - különösen, ha a végbél területét érinti.
- Plasztikai rekonstrukció - az érintett területek másodlagos lezárása
- Hiperbárikus kamra - kezelés nagynyomású oxigénnel.
A folyamatos betegmegfigyelés és hidratálás fontos tényező a siker szempontjából. A betegség felismerésének stádiuma szintén döntő fontosságú.
A belső szervek üszkösödése
Az üszkösödés testünk számos részét érintheti, de a belső szerveket is képes megtámadni.
A leggyakoribb szervek, amelyeket az üszkösödés érinthet, a következők:
- A vakbél - A vakbél gyulladása akut formában perforációt és azt követő üszkösödést okozhat.
- Hasnyálmirigy - A hasnyálmirigy akut gyulladása esetén.
- Crevo - ileotikus állapotokban, amikor kórós elzáródás áll fenn. Ritkán előforduló gangréna a vastagbélben a lupus erythomatosus autoimmun betegségben.
- Epehólyag - Akut epehólyaggyulladásban.
- Gyomor - Leggyakrabban rákban
- Tüdő - Tüdőgyulladás következtében.
Érdekes források
Kapcsolódó