- my.clevelandclinic.org - Felnőttkori hepatitis
- medicinenet.com - Felnőttkori sárgaság (hyperbilirubinémia)
- niddk.nih.gov - Mi a vírusos hepatitis?
- medicalnewstoday.com - Minden, amit a hepatitisről tudni kell
- solen.sk - Újszülöttkori sárgaság, Klaudia Demová, MUDr. Mária Füssiová, MUDr. Monika KovácsováNeonatológiai Klinika, FNsP Nové Zámky
- my.clevelandclinic.org - Gilbert-szindróma
Sárgaság - nem csak a hepatitis tünete. Mi az és mi okozza?
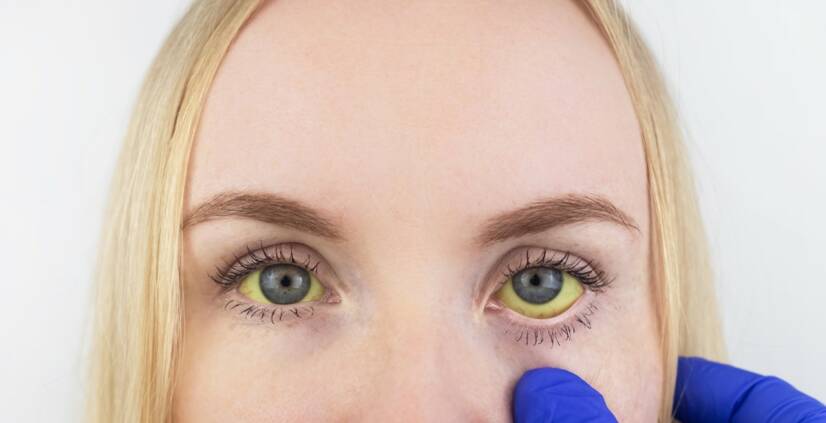
A sárgaság (icterus) a szövetek sárgás elszíneződése, amelyet az epefesték, a bilirubin megnövekedett koncentrációja okoz. A szemfehérjén és a lágy szájpadláson kis mértékű növekedés (subicterus) látható. A sárgaság önmagában nem betegség, a sárgaság egy betegség tünete.
Leggyakoribb tünetek
- Izomfájdalom
- Malaise
- Fájdalom a jobb oldalon
- Hasi fájdalom
- Fejfájás
- Ízületi fájdalom
- Fájdalom a végtagokban
- Láz
- Hasmenés
- Véres széklet - vér a székletben
- Emésztési zavarok
- Hányinger
- A végtagok duzzanata
- A sziget
- Könnyű széklet
- Viszkető bőr
- Sötét vizelet
- Fáradtság
- Víz a hasban
- Sárga szemfehérje
- Winterreise
- Sárgás bőr
- Zűrzavar
- Májmegnagyobbodás
- Emelkedett testhőmérséklet
Jellemzők
A sárgaságot a vér megemelkedett bilirubinszintje okozza. Ezt hyperbilirubinémiának nevezzük.
A normális bilirubinszint 2,0-17 mmol/l között mozog. Általában akkor beszélünk hiperbilirubinémiáról, ha a szintje meghaladja a 20 mmol/l értéket.
A bilirubin a hem katabolizmusának normális bomlásterméke. A hem a hemoglobin, a vörös vérfesték összetevője. Ezért a vörösvértestek pusztulásakor keletkezik.
Normális körülmények között a bilirubin a májban konjugáción megy keresztül. Ezáltal vízoldhatóvá válik. Ezután az epével ürül ki a gyomor-bélrendszerbe. A bilirubin nagy része urobilinogén és szterkobilin (az urobilinogén metabolikus lebomlásának terméke) formájában ürül ki a széklettel.
Az urobilinogén körülbelül 10 %-a visszaszívódik a véráramba, és a vesék választják ki.
Sok csecsemő születik magas bilirubinszinttel, ami az újszülöttkori sárgaság nevű állapotot okozza, amely a csecsemők bőrének és szemének sárga elszíneződését okozza.
Ez az állapot azért alakul ki, mert születéskor a máj gyakran még nem képes teljesen feldolgozni a bilirubint. Ez egy átmeneti állapot, általában néhány héten belül magától helyreáll.
Okoz
Prehepatikus sárgaság
A sárgaság ezen típusában a nem konjugált hemoglobin fokozott termelődése áll fenn, amelyet a máj nem képes feldolgozni.
Ezt a vörösvértestek túlzott lebontása okozza. Ez okozza a nem konjugált hyperbilirubinémiát.
Májkárosodás nem áll fenn.
Hepatikus sárgaság
A hepatikus vagy hepatocelluláris sárgaságban a májsejtek működési zavarát találjuk. A máj elveszíti a bilirubin konjugálására való képességét. Azokban az esetekben, amikor cirrózis is jelen van, bizonyos fokú elzáródás lép fel.
Ez a nem konjugált és a konjugált bilirubin emelkedéséhez vezet a vérben, amit néha "vegyes képnek" neveznek.
Poszthepatikus sárgaság
A poszthepatikus sárgaság az epe kiáramlásának zavarára utal. A bilirubin nem ürül ki, hanem konjugálódik a májban, ami konjugált hyperbilirubinémiát eredményez.
A táblázat az icterus formája szerint sorolja fel a főbb képviselőket
| Prehepatikus icterus | Hepatikus icterus | Posthepaticus icterus |
|
|
|
tunetek
A bőr és a szemfehérje sárga elszíneződése mellett a betegnek más tünetei is lehetnek:
- világos színű széklet
- sötét színű vizelet
- a bőr viszketése
- hányinger és hányás
- végbélvérzés
- hasmenés
- láz és hidegrázás
- gyengeség
- fogyás
- étvágytalanság
- zavarodottság
- hasi fájdalom
- fejfájás
- a lábak duzzanata
- a has duzzanata és puffadása a folyadék felhalmozódása miatt (ascites)
Diagnosztika
Ezt követi a vérvétel és a májparaméterek (ALT, AST, ALP, GGT) értékelése.
További információk a következő cikkben is:Mit mutatnak a májvizsgálatok? Mit jelentenek az emelkedett értékek?
Ezután képalkotó módszereket, például SONO/USG, ERCP, MRCP, CT, MRI (és egyéb, szükség és a kapcsolódó tünetek szerint) végeznek.
A leggyakoribb sárgaságot okozó betegségek
Vírusos hepatitis
A vírusos hepatitis olyan fertőzés, amely gyulladást és májkárosodást okoz. A hepatitisnek több típusa ismert. Ezeket hepatitis A, B, C, D és E vírusoknak nevezik.
A hepatitis A és a hepatitis E általában fertőzött személy székletével szennyezett élelmiszerrel vagy vízzel való érintkezés útján terjed.
Az emberek a hepatitis E-t is elkaphatják, ha félig átsütött sertéshúst, szarvashúst vagy kagylót fogyasztanak.
A fertőzötteknél a vírussal való érintkezés után 2-7 héttel jelentkeznek a tünetek. A hepatitis A-ban szenvedő betegek általában néhány hét alatt gyógyulnak meg kezelés nélkül. Egyes esetekben a tünetek akár 6 hónapig is eltarthatnak.
Ezek a tünetek a következők lehetnek:
- sárgás szem és bőr - sárgaság
- sötétsárga vizelet
- hasmenés
- fáradtság
- láz
- ízületi fájdalom
- étvágytalanság
- hányinger
- hasi fájdalom
- hányás
Ritka esetekben a hepatitis A májelégtelenséghez vezethet. A hepatitis A okozta májelégtelenség gyakoribb az 50 év feletti felnőtteknél és azoknál, akiknek más májbetegségük van.
A hepatitis A-t a tipikus klinikai képen kívül a hepatitis A elleni IgM antitestek jelenlétére irányuló vérvizsgálattal diagnosztizálják.
Hogyan védekezhetek a vírusos hepatitis A ellen? A védőoltással. A hepatitis A legyőzése után a beteg élethosszig tartó védettséget is kap.
Hepatitis B
Az akut hepatitis B rövid ideig tartó fertőzés. Egyes embereknél a tünetek néhány hétig tarthatnak. Egyes esetekben a tünetek akár 6 hónapig is eltarthatnak. Néha a szervezet képes leküzdeni a fertőzést, és a vírus eltűnik.
Ha a szervezet nem képes a vírus ellen harcolni, a vírus nem tűnik el, és krónikus hepatitis B fertőzés alakul ki. A legtöbb egészséges felnőtt és 5 év feletti gyermek, aki hepatitis B-t kap, meggyógyul, és nem alakul ki krónikus hepatitis B fertőzés.
A krónikus hepatitis B hosszú távú fertőzés. A krónikus hepatitis B kialakulásának valószínűsége nagyobb, ha a beteg kisgyermekként fertőződött meg a vírussal. A hepatitis B-vel fertőzött gyermekek mintegy 90%-ánál alakul ki krónikus fertőzés.
Az 1-5 éves kor között megfertőződött gyermekek körülbelül 25-50%-ának krónikus a fertőzése. Az először felnőttként fertőződötteknek csak körülbelül 5%-a alakul ki krónikus hepatitis B-ben.
A hepatitis B-fertőzés a világ egyes részein, például a Szaharától délre fekvő Afrikában és Ázsia egyes részein gyakoribb. Ezeken a területeken a lakosság 8 százaléka vagy annál is több fertőzött.
A hepatitis B-vel való megfertőződés valószínűsége nagyobb, ha a gyermek hepatitis B-vel fertőzött anyától születik. A vírus az anyáról a gyermekre a születés során átadható.
Az emberek nagyobb valószínűséggel kapnak hepatitis B-t, ha:
- HIV-fertőzöttek, mert a hepatitis B és a HIV hasonló módon terjed
- együtt éltek vagy szexuális kapcsolatot létesítettek valakivel, aki hepatitis B-ben szenvedett
- az elmúlt 6 hónapban egynél több szexuális partnerük volt, vagy ha korábban már volt szexuális úton terjedő betegségük
- férfiakkal szexuális kapcsolatot létesítő férfiak
- intravénás kábítószer-használók
- olyan szakmában dolgoznak, például az egészségügyben, ahol a munka során vérrel, tűkkel vagy testnedvekkel kerülnek kapcsolatba
- fejlődési rendellenességgel élők számára fenntartott intézményben élnek vagy dolgoznak
- cukorbetegek
- hepatitis C-ben szenvednek
- a világ olyan részein élnek vagy utaznak gyakran, ahol a hepatitis B gyakori
- vese dialízisre szorulnak
- börtönben él vagy dolgozik
- az 1980-as évek közepe előtt vérátömlesztésen vagy szervátültetésen esett át
A hepatitis B akut szövődményei
Ritka esetekben az akut hepatitis B akut májelégtelenséghez vezethet. Ez egy olyan állapot, amikor a máj hirtelen leáll. Az akut májelégtelenségben szenvedőknek májátültetésre lehet szükségük.
A hepatitis B krónikus szövődményei
A krónikus hepatitis B a következőkhöz vezethet:
- Cirrózis - A hegszövet helyettesíti az egészséges májszövetet, és megakadályozza a máj normális működését. A hegszövet részben elzárja a véráramlást a májban. Ha a cirrózis súlyosbodik, a máj elkezd leállni.
- Májelégtelenség - A máj súlyosan károsodik és leáll. A májelégtelenség a májbetegség utolsó stádiuma. A májelégtelenségben szenvedőknek májátültetésre lehet szükségük.
- Májrák - A krónikus hepatitis B-ben szenvedő emberek rendszeres vér- és ultrahangvizsgálatokon vesznek részt. A rák korai stádiumban történő felismerése növeli a gyógyulás esélyét.
A hepatitis B diagnózisa magában foglalja a kórtörténetet, a fizikális vizsgálatot és a hepatitis B elleni antitestek kimutatására szolgáló vérvizsgálatot. Ultrahangvizsgálatot végeznek, és ritka esetekben májbiopsziára van szükség.
A hepatitis B kezelése csak a krónikus stádiumban kezdődik. Vírusellenes szereket (lamivudin, adefovir, entekavir) és peginterferon alfa-a2-t (Pegasys) alkalmaznak.
Hogyan védekezhetek a vírusos hepatitis B ellen?
A hepatitis B ellen a leghatékonyabb védelmet a védőoltás nyújtja. A hepatitis B vírus elleni vakcinán kívül létezik egy kombinált vakcina is, amely a hepatitis A ellen is védelmet nyújt.
A tényleges oltás különböző oltási ütemtervet követ. Általában 3 injekciót kell beadni különböző időközönként. Kérje háziorvosát, hogy írja fel és adja be a vakcinát.
Hepatitis C
Az akut hepatitis C egy rövid ideig tartó fertőzés. A tünetek akár 6 hónapig is eltarthatnak. Néha a szervezet képes leküzdeni a fertőzést, és a vírus elmúlik.
A krónikus hepatitis C hosszú távú fertőzés. A krónikus hepatitis C akkor alakul ki, amikor a szervezet képtelen felvenni a harcot a vírussal. Az akut hepatitis C-ben szenvedő emberek körülbelül 75-85%-ánál alakul ki krónikus hepatitis C.
A krónikus hepatitis C korai diagnózisa és kezelése megelőzheti a májkárosodást. Kezelés nélkül a krónikus hepatitis C krónikus májbetegséget, májzsugort, májelégtelenséget vagy májrákot okozhat.
A hepatitis C szempontjából veszélyeztetett személyek:
- Injektáló kábítószer-használók
- 1992 előtt vértranszfúziót kaptak vagy szervátültetésen estek át
- hemofíliás betegek, akik 1987 előtt kaptak véralvadási faktorokat
- dializált betegek
- vérrel vagy fertőzött tűkkel dolgoznak
- tetoválás vagy piercing
- börtönben dolgozó vagy ott élő személyek
- akik hepatitis C-ben szenvedő anyától születtek
- HIV-fertőzöttek
- olyan személyek, akiknek az elmúlt 6 hónapban egynél több szexuális partnerük volt, vagy akiknek a múltban szexuális úton terjedő betegségük volt
- férfiak, akik férfiakkal élnek vagy éltek szexuális életet
- fertőzött személyek szexuális partnerei
A hepatitis C diagnózisa magában foglalja a kórtörténetet, a fizikális vizsgálatot és a hepatitis C antitestek kimutatására szolgáló vérvizsgálatot, a hepatitis C RNS-tesztet és a vírus genotípusának kimutatását.
Ultrahangvizsgálatot végeznek, és ritka esetekben májbiopsziára van szükség.
A hepatitis C kezelésében gyógyszereket használnak: pegilált interferon, antivirális szerek - ribavirin, daklataszvir, elbasvir, ledipaszvir, ombitasvir, dasabuvir. A kezelés 8-24 hétig tart. Függ a vírus genotípusától, a májkárosodás súlyosságától, a hepatitis C korábbi kezelésétől.
Hogyan védekezhetek a vírusos hepatitis C ellen?
A vírusos hepatitis C ellen nincs védőoltás, de még fejlesztés alatt áll. Ezért bizonyos irányelveket be kell tartani:
- Ne osszon meg tűket vagy más, kábítószer előállításához használt anyagokat.
- Viseljen kesztyűt, ha hozzá kell érnie egy másik személy véréhez vagy nyílt sebekhez.
- győződjön meg arról, hogy tetoválója vagy piercingkészítője steril eszközöket és bontatlan tintát használ-e.
- ne osszon meg egymással személyes tárgyakat, például fogkefét, borotvát vagy körömvágó ollót.
- kerülje a promiszkuitást
Hepatitis D
A hepatitis D vírus nem gyakori. A fertőzés csak hepatitis B vírusfertőzéssel együtt fordulhat elő.
A hepatitis D ellen úgy védekezhetsz, ha megvéded magad a hepatitis B vírus ellen. Ez a hepatitis B elleni védőoltás beadatását jelenti.
Az akut hepatitis D rövid ideig tartó fertőzés. Az akut hepatitis D tünetei megegyeznek bármelyik hepatitistípuséval, és gyakran súlyosabbak.
A krónikus hepatitis D hosszú távú fertőzés. A krónikus hepatitis D akkor alakul ki, amikor a szervezet nem tud védekezni a vírus ellen, és a vírus nem múlik el.
A szövődmények gyakrabban és gyorsabban jelentkeznek a krónikus B és D hepatitiszben szenvedő embereknél, mint azoknál, akiknek csak krónikus B hepatitiszük van.
Újszülöttkori sárgaság
A sárgaság a leggyakoribb olyan állapot, amely újszülötteknél orvosi ellátást és kórházi kezelést igényel.
Az érett újszülöttek akár 60-85%-át is érinti.
A sárgaságban szenvedő újszülötteknél a bőr és a szklera sárga elszíneződése a nem konjugált bilirubin felhalmozódásából ered. A legtöbb csecsemőnél a nem konjugált hyperbilirubinémia normális átmeneti jelenséget tükröz.
Néhány csecsemőnél azonban a szérum bilirubinszint túlzottan megemelkedhet. Ez aggodalomra adhat okot. A nemkonjugált bilirubin neurotoxikus, és újszülöttkori halált, valamint élethosszig tartó neurológiai következményeket okozhat a túlélő csecsemőknél (kernicterus).
Az újszülöttkori sárgaság kockázati tényezői közé tartoznak:
- Faji hovatartozás: A kelet-ázsiaiak és az amerikai indiánok körében magasabb, az afrikaiak/afrikai amerikaiak körében pedig alacsonyabb az előfordulási gyakoriság.
- Földrajz: Az előfordulási gyakoriság magasabb a magasan fekvő területeken élő népességekben. Például a Görögországban élő görögöknél magasabb az előfordulási gyakoriság, mint a Görögországon kívül élőknél.
- Genetikai és családi kockázat: A prevalencia magasabb azoknál a csecsemőknél, akiknek a testvéreinél már volt jelentős újszülöttkori sárgaság, és különösen azoknál a csecsemőknél, akiknek idősebb testvéreit újszülöttkori sárgaság miatt kezelték. A prevalencia szintén magasabb azoknál a csecsemőknél, akiknél a bilirubin anyagcserében szerepet játszó enzimeket és fehérjéket kódoló gének mutációi/polimorfizmusai vannak. Magasabb továbbá a homozigóta vagy heterozigóta glükóz-6-foszfatáz dehidrogenáz (G-6-PD) hiányban és más öröklött hemolitikus anémiában szenvedő csecsemőknél. E genetikai változatok kombinációi súlyosbítják az újszülöttkori sárgaságot.
- Táplálkozás: az előfordulási gyakoriság magasabb a szoptatott vagy nem megfelelő táplálásban részesülő csecsemőknél. E jelenség mechanizmusa nem teljesen tisztázott. Ha azonban a nem megfelelő táplálkozás is ide tartozik, a fokozott enterohepatikus bilirubinkeringés valószínűleg hozzájárul a sárgaság elhúzódásához.
- Anyai tényezők: A cukorbeteg anyák csecsemőinél nagyobb az előfordulási gyakoriság. Bizonyos gyógyszerek alkalmazása növelheti az előfordulási gyakoriságot, míg más gyógyszerek csökkentik az előfordulási gyakoriságot. A szoptató anya által szedett egyes növényi gyógyszerek nyilvánvalóan súlyosbíthatják a csecsemő sárgaságát.
- Születési súly és terhességi kor: A koraszülöttek és az alacsony születési súlyú csecsemőknél nagyobb az előfordulási gyakoriság.
- Veleszületett fertőzések
Az 1,5 mg/dl (26 µmol/l) feletti bilirubinértékek kórosnak tekintendők. 5 mg/dl (86 µmol/l) feletti értékeknél klinikailag jelentkezik a sárgaság.
Kezelés
A nem konjugált hyperbilirubinémia kezelésének célja a bilirubin koncentráció olyan tartományban tartása, amelyben a bilirubin neurotoxicitás kockázata alacsony.
A hyperbilirubinaemia okozati kezelése a kiváltó betegség kezelésén alapul. Ez csak az alapbetegség helyes diagnózisának felállítása után lehetséges, miután a beteg alapos differenciáldiagnosztikai elemzése után a kórtörténet, a klinikai tünetek, a laboratóriumi és képalkotó vizsgálatok alapján megállapításra került.
A tüneti kezelés magában foglalja az enterális táplálkozás optimalizálását, a fényterápiát, a csereátömlesztést és a farmakológiai beavatkozást.
A fényterápia csökkenti a bilirubinkoncentrációt. Úgy működik, hogy a bilirubin a bőrben fény hatására nem toxikus termékekké bomlik le, amelyek a májműködéstől függetlenül ürülnek ki a szervezetből.
Egy bizonyos hullámhosszúságú fénysugárzás a nem konjugált bilirubinra hat, és vízben oldódó formává alakítja azt. Ez a forma a vizelettel kiüríthető a szervezetből.
Gilbert-szindróma
A Gilbert-szindróma nem betegség a klasszikus értelemben. Inkább a bilirubin anyagcseréjének egy gyakori és jóindulatú öröklött változata, amely a lakosság akár 6%-ánál is előfordulhat. A mutálódott gén neve UGT1A1.
A Gilbert-szindrómában szenvedő emberek nem termelnek elegendő májenzimet ahhoz, hogy a bilirubint normális szinten tartsák. Ennek következtében a szervezetben felesleges bilirubin halmozódik fel. Hyperbilirubinémia alakul ki.
Tünetek
A Gilbert-szindrómában szenvedő emberek közül körülbelül 3 emberből 1-nek nincsenek tünetei. Ők csak akkor tudják meg, hogy ez az állapotuk van, amikor más betegségekre irányuló vérvizsgálatot végeznek rajtuk.
A tünetekkel rendelkező betegek körében a leggyakoribb tünet a sárgaság, amelyet a vér megemelkedett bilirubinszintje okoz. A sárgaság a bőrt és a szemfehérjét sárgára színezheti, de nem káros.
Alkalmanként Gilbert-szindrómában szenvedőknél is előfordul:
- sötét színű vizelet vagy agyagszínű széklet
- koncentrációs nehézség
- szédülés
- gyomor-bélrendszeri problémák, például hasi fájdalom, hasmenés és hányinger.
- fáradtság
- influenzaszerű tünetek, beleértve a lázat és a hidegrázást is
- étvágytalanság
A betegség diagnosztizálása a tipikus klinikai képre és a vérvizsgálatokra összpontosít:
- Májfunkciós vizsgálatok és a bilirubinszint mérése.
- genetikai vizsgálatok a Gilbert-szindrómát okozó génmutáció jelenlétének kimutatására.
Prognózis
A sárgaság sárgás megjelenést okozhat, ami aggasztó lehet. A sárgaság és a Gilbert-szindróma azonban nem igényel kezelést.
Epekövek
Az epehólyag egy kis körte alakú szerv a has jobb oldalán, közvetlenül a máj alatt. Feladata a májban képződő epe tárolása.
Az epehólyagban képződő kövek (epekőkövesedés) a has jobb felső részén vagy középen a gyomor tájékán fájdalmat okozhatnak.
Az epehólyag fájdalma gyakrabban jelentkezhet magas zsírtartalmú ételek, például sült ételek fogyasztása után. A fájdalom azonban szinte bármikor jelentkezhet.
Az epekő okozta fájdalom általában csak néhány óráig tart, de lehet súlyos is.
Ha az epeköveket nem kezelik vagy nem ismerik fel, a tünetek súlyosbodhatnak. A tünetek a következők lehetnek:
- magas hőmérséklet
- szapora szívverés
- a bőr és a szemfehérje sárgulása (sárgaság)
- viszkető bőr
- hasmenés
- hidegrázás
- zavartság
- étvágytalanság
A fenti tünetek epehólyaggyulladásban, az epekövek epeutakba való bejutásakor (choledocholithiasis) vagy pancreatitisben (hasnyálmirigy-gyulladás) jelentkeznek.
Az epehólyagkövek lehetnek koleszterinkövek, amelyek koleszterinfelesleg esetén képződnek, vagy pigmentkövek, amelyek bilirubinfelesleg esetén képződnek. Az epehólyagban lévő apró, besűrűsödött epét tartalmazó köveket epehólyag-iszapnak vagy iszapnak nevezzük.
A diagnózis hasi ultrahangra vagy hasi CT-vizsgálatra támaszkodik. Tisztázatlan esetekben a diagnózis az epehólyag radionuklidos vizsgálatára és a hyperbilirubinémiát (emelkedett bilirubin) és emelkedett májparamétereket mutató laboratóriumi vizsgálatokra támaszkodik.
Kezelés
A tünetmentes betegek kezelése epehígító gyógyszerek (dezoxikolsav és ursodeoxikolsav), görcsoldók (görcsoldó gyógyszerek) és fájdalomcsillapítók a fájdalom és a gyulladás antibiotikumos kezelése.
Az epevezetékben megrekedt követ ERCP-vel (endoszkópos retrográd kolangioszkópia) kell kezelni. Az ERCP egyrészt azonosítja a követ, másrészt eltávolíthatja azt.
Az ultrahangos kőtörés (litotripszia) a kevés siker miatt visszaszorulóban van. Ha az epehólyagban nagyszámú kő van, az epehólyag eltávolítása leggyakrabban cholecisztektómiával történik. A cholecisztektómiát laparoszkópiásan végzik.
Hogyan kezelik: Sárgaság
A sárgaság kezelése
Mutass többetHepatitis kezeli
Egyéb nevek
Érdekes források
Kapcsolódó